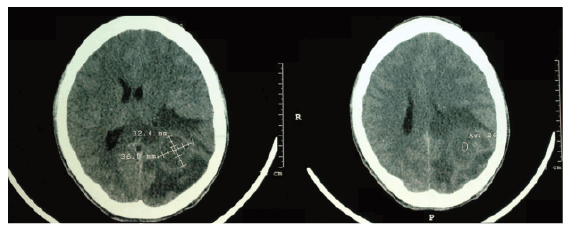
图1:头颅CT无造影显示血管源性脑水肿伴占位效应,中线右移,侧脑室及左顶骨后角受压

Cláudia玛丽亚·科斯塔·德奥利韦拉1 *Eliseu Becco Neto.2Stelio da Conceição Araújo Filho2路易斯·埃马努埃莱·德奥利韦拉·索萨3.拉里萨·科斯塔·奥桑托斯4Maria Luiza de Mattos Brito Oliveira5Enrico Pinheiro de Oliveira6阿曼达·安图内斯哥7罗纳尔多马托斯Esmeraldo8
1Geral de Fortaleza医院(HGF)内科医生、肾移植肾科医生,巴西CE福塔雷萨大学基督大学教授*通讯作者:Cláudia Maria Costa de Oliveira, Geral de Fortaleza医院(HGF)内科医生,肾移植肾科医生,福塔雷萨/ CE/巴西基督大学教授,E-mail: claudiadrl@gmail.com
脑结核瘤的特征在于形成膨胀的颅内病变,从主要焦点从血源涂抹的结果形成结核分枝杆菌感染。脑结核瘤是一种罕见的实体,占尸检中观察到的颅内扩张过程的5.5%,文献中鲜有报道。本研究的目的是提出一个肾移植受者脑结核瘤的病例报告,并对相关文献进行综述。
中枢神经系统;脑结核瘤;肾移植;头疼
19世纪末20世纪初,即使在发达国家,颅内膨胀性病变中,脑结核瘤的发病率也很高。在二十世纪中期,由于抗结核化疗[1]的引入,脑结核瘤的发病率从30降至3%。
脑结核瘤通常是由身体其他部位明显或潜伏的结核原发灶的血行播散引起的。最初的结核病变可发生在脑实质或脑膜,称为Rich灶(中枢神经系统干酪样结核,杆菌可在此存活)[3]。
19.6%的肺外结核患者累及中枢神经系统。在0.5-5%的结核患者中发现颅内结核瘤,在发展中国家,这一比例更高,占所有脑瘤的15 - 20%。
近年来,由于免疫抑制引起的获得性免疫缺陷综合征病例增多,导致肺结核患病率不断上升[6,7]。随着移植的出现,特别是肾脏移植的出现(免疫抑制是必须的和必要的),机会性感染的数量近年来有所增加,最终出现罕见的感染,如脑结核瘤。由于脑结核瘤病例报道较少,且病例数量呈进行性增加趋势,我们决定以1例临床病例报告为基础,回顾流行病学、诊断和治疗方面的相关内容。
r.a.m.,男性,23岁,四年前接受了亲属活体肾脏移植手术。他收到了西罗莫司®和霉酚酸钠®作为维持免疫抑制治疗。在移植后进化过程中没有急性排斥反应,患者仅在移植早期使用类固醇作为诱导治疗(甲基强的松龙总剂量500 mg)。
他开始出现每天高烧(高达40°C),夜间和夜间发作,无寒颤,持续5天,此外还有右腹股沟淋巴结病。他还报告说,发烧导致背部疼痛。因怀疑肾盂肾炎而开始使用环丙沙星®治疗,无改善,随后住院阐明病例。
入学考试:血红蛋白:11.9g / dl,白细胞:12.700 / mm3.(嗜酸性粒细胞:0.17%,淋巴细胞:9.6%,中性粒细胞:82%,单核细胞:7.3%),血小板:197.00 / mm3.;肌酐:1.9毫克/分升;尿素:43 mg / dl;Na+: 136毫克当量/ l;K+: 3.1毫克当量/ l;AST: 15 UI / l;ALT: 11 UI / l。尿液分析:蛋白+,血红蛋白+,有白细胞聚集。患者接受了淋巴组织活检,经苏木精-伊红、PAS、Grocot和Ziehl-Nielsen染色后诊断不明确。
对发热症状进行了其他检查:胸部CT显示感染性毛细支气管炎,左上叶前段和下段呈“树芽”型,纵隔淋巴结肿大未见。血培养呈阴性。结核菌素皮试无反应。HIV、B型和C型肝炎的血清学无反应。经胸超声心动图正常。
考虑到患者患肺结核的可能性较大,对患者采用利福平、异烟肼、吡嗪酰胺、乙胺丁醇四联治疗,发热及腺肿大消失后出院。2个月后,患者出现严重头痛、恶心、复视、右会聚性斜视等临床症状,近7天加重,再次就诊。他没有发烧、体重减轻或神经功能障碍。
头颅CT无造影显示大面积血管源性水肿,提示侧脑室及左顶骨后角受压占位效应,皮质沟弥漫性消退,中线偏右,见图1。

图1:头颅CT无造影显示血管源性脑水肿伴占位效应,中线右移,侧脑室及左顶骨后角受压
磁共振成像(MRI)评估显示一个不均匀结节性病变,主要是T1等信号,T2和FLAIR低信号,弥散受限,枕顶叶过渡区为2.7 cm × 2.3 cm × 2.0 cm,明显延伸至左侧胼胝体。对侧中线偏移伴左心室塌陷,后颅窝未改变,见图2。

图2:磁共振成像(MRI)显示不均一性结节性病变,主要表现为T1等信号,T2和FLAIR呈低信号,扩散受限,左侧枕顶过渡区2.7 cm × 2.3 cm × 2.0 cm,对侧中线偏移伴左心室塌陷
病人接受显微手术切除脑肿瘤。术后患者的进展令人满意,斜视、视力和头痛均有改善。术后头颅CT证实病灶完全切除,见图3。

图3:颅骨CT在术后期间显示完整病变切除
组织病理学分析显示坏死区域伴弥漫性淋巴细胞浸润,提示脑结核瘤(图4)。使用特殊染色(Wade、Colt和Giemsa)提示结核瘤。未对结核瘤物质进行培养。

图4:弥漫性淋巴细胞浸润性脑结核瘤的弥漫性淋巴细胞浸润的组织病理学分析。(苏木精 - 曙红染色)
中枢神经系统结核临床可分为三类:结核性脑膜脑炎(结核性脑膜炎、脑结核瘤和脊髓蛛网膜炎)。结核性脑膜炎是中枢神经系统结核最常见的表现,其次是中枢神经系统结核瘤和结核脓肿。
根据文献资料,脑结核瘤代表颅内扩张性病变,其发病率变化非常大。在大多数发达国家,如美国和西欧其他国家,此类发生率明显较低,仅为颅内扩张性病变[7]的0.5 ~ 1%。在巴西,已报道了颅内结核瘤的孤立临床病例。然而,在尸检中观察到的颅内扩张过程中,[7]约占5.5%。
脑结核瘤通常是孤立的,15-34%是多次[5,8,9],如柚子和TOPPA [10]中描述的那些含有37个脑结核瘤的酒精患者,并且可以在实质内生长或涉及脑膜和实质。由于其高血管供应,脑结核瘤的病变通常发生在脑和小脑半球中。在成年人中,他们通常发生在额外和顶叶裂片中[11]。脑干结核瘤是罕见的。
症状是非特异性的,病变的大小和位置决定了临床表现,可能与占位效应[12]有关。72%的患者可能存在颅内高压(乳头水肿/头痛)[12-14],以及局灶性神经功能缺陷。癫痫发作发生在50-85%的报告病例[14]。可能出现以脑膜刺激、颅内压增高或颅神经损伤(上睑下垂、斜视)为表现的脑损伤症状。身体症状如发烧、盗汗和体重减轻通常不存在[12,13]。
在没有颅外结核的情况下诊断颅内结核瘤是相当困难的。胸片上未见结核特征不应排除脑结核瘤[15]的可能。在70例脑结核瘤患者中,只有30.8%的人胸片[16]阳性。在15-50%的病例中,可以在胸片上发现病变,符合活动性疾病[7]。
结核菌素皮肤试验虽然通常呈阳性,但如本病例所示,结核菌素皮肤试验无反应性,但由于患者使用了免疫抑制药物[17],因此无反应性试验不能排除诊断。结核菌素皮试在帮助诊断结核瘤方面是不可靠的。反应性试验的结果从25%到75%不等[17,18],这些患者[19]可能为阴性。
当结核瘤伴有脑膜炎时,可及早诊断;否则,可能会错过[20]。分析结核性脑膜炎病例的脑脊液(CSF)显示淋巴细胞占优势的高细胞性,但在疾病的急性期可能有中性粒细胞占优势。脑脊液葡萄糖常呈[5]下降。CSF抗酸杆菌(AFB)涂片阳性率仅为20% [21],PCR的敏感性为30%-80%[22]。脑脊液结核菌培养(金标准试验)需要很长时间才能完成,并且有一半的病人是阴性的。由于诊断时出现严重颅内高压的征象,因此无法进行脑脊液分析。
疑似结核瘤的活检对于确诊是必要的,通常为[23]。结核瘤物质中对醇酸抗性杆菌的培养和筛选都可能是阴性[17],这突出了组织学分析的重要性,尽管病理学不是绝对的[23]。典型朗汉斯巨细胞的干酪样肉芽肿可能是分枝杆菌感染的唯一证据[13,23]。
据报道,颅骨CT的敏感性为83-100%[2],特异性为85.7%。然而,当单独使用时,它不允许诊断分化,并且不能证明结核瘤存在[24]。病变可以作为圆形或裂片存在,其具有可变密度的固体图像,其在对比度给药后,可以显示上皮细胞的高摄取光环,被水肿的脱索区域包围,以及多个病变的存在脑膜炎[7]。在疾病的急性期间脑结核瘤的CT发现,当没有对比的情况下进行时,只能揭示由脑炎或产量正常结果引起的脱索区域。
在肉芽肿性炎症的确定阶段,病变可以是等密度或更常见的低密度,在造影前图像中轮廓不清晰,使用造影后增强。在中央分型阶段,结核瘤表现为低密度,或较少见的等密度,甚至在造影前图像中可以轻微高密度;很少能发现小的中央钙化。在对比后的图像中,可以观察到环状结构。然而,这些特征不是结核瘤的特征,可以在其他情况下看到,主要鉴别诊断为囊尾蚴病、化脓性脓肿、胶质瘤、淋巴瘤和转移[2,16,25]。此外,鉴别诊断取决于结核瘤的发展阶段。
据报道,磁共振成像(MRI)在诊断脑结核瘤方面优于CT,应该是选择的技术和/或组织学诊断[2]。在MRI上没有增强的图像通常对结核瘤或脑膜炎症不敏感。近年来,质子磁共振波谱在鉴别结核瘤与其他MRI[25]未阐明的颅内病变方面有重要作用。
在目前的情况下,由于临床紧迫性而没有对比的患者没有对比,并且CT显示出暗示未指明的左侧脑肿瘤的图像,以质量效应,需要CT与造影和/或脑MRI进行CT以阐明这种情况;然后选择后者,证实了具有质量效应的特征异质结节图像,并且没有脑膜病变。
在临床治疗的情况下,连续CT评估显示病变[27]的进行性回归。包括MRI[28]在内的所有影像学检查都不能区分结核瘤与其他颅内肿块,尽管一些作者认为中央钙化区(“靶征”)的存在可能是结核瘤[7]的特征,而另一些人则认为它是非特异性的,从而导致[11]的误诊。本例无钙化区。
当诊断确定或明显提示脑结核时,应选择药物治疗,其预后较手术[17]好。治疗方案根据患者的年龄、感染区域、细菌耐药性和是否存在HIV合并感染[29]而有所不同。文献提示疑似CNS结核患者应延长抗结核疗程,至少联合四种药物(利福平、异烟肼、吡嗪酰胺和乙胺丁醇)[30]。最佳治疗时间尚不清楚。有报道称,经过18个月的医疗管理,效果良好。临床反应甚至出现在放射病变[5]消失之前。
值得注意的是,在使用抗结核化疗[31]治疗期间,有可能出现脑结核病灶的反常扩张。与本病例一样,其他作者以前也报道过一些肺结核患者在接受结核抑制治疗改善肺部疾病的同时出现中枢神经系统受累的病例[32,33]。一种可能的解释与免疫现象有关。抗结核药物会破坏分枝杆菌的结构,释放芽孢杆菌蛋白,而后者会引起超敏反应。病灶周围可发生继发性肉芽肿性血管炎,伴血管增生、血管变性,血管管腔闭塞,阻碍抗结核药物渗入病灶。
使用皮质类固醇4 - 8周是[23]辅助治疗的一部分,在发生颅内高压或病变有重要占位效应的患者中观察到临床改善。本病例报告的患者使用地塞米松4周,临床有显著改善。新的颅内结核瘤或旧的现有病变的扩大的证据不需要改变抗结核治疗。在这种情况下,全身地塞米松辅助治疗4 - 8周是有效的[34]。
在某些患者组中,给予结核药物经验性治疗的患者可能会对病灶大小的减小有反应,从而无需活检。虽然临床恢复在几周内发生,但放射学上病灶缩小或消除持续6-12个月[36]。
如果高度怀疑为结核瘤的病变对适当的化疗无效,可以考虑化脓性脓肿的诊断并进行手术治疗。化脓性脓肿是一种少见的中枢神经系统感染表现结核分枝杆菌.化脓性脓肿核心由脓液和大量的结核杆菌组成,这与结核瘤不同,结核瘤表现为坚实的干酪样病灶,很少或没有结核杆菌。
当没有明确的诊断,或在8周内对治疗无反应,怀疑为[34]结核瘤时,可以进行立体定向活检。立体定向引导手术的主要优点是对脑结构的准确认识,对脑损伤的准确位置和对健康脑组织的攻击小,从而降低手术发病率。对于小的、皮层下和/或深部病变,如果不采用立体定向入路,考虑到术中定位病变[7]的困难,手术结果可能不令人满意。然而,活检的使用在文献中是有争议的。一些作者认为,可能存在传播的感染过程。然而,由于目前立体定向活检的发病率较低(2%),除活动性全身结核外,在所有病例中进行这种手术是合适的。主要是因为Bouchama等人[12]平均每年观察到2例结核瘤,而6例最初诊断为结核瘤的患者在活检后再次确诊(错误率75%)。在一些不太典型的病例中,活检可防止病变误诊(如脑膜瘤),并防止患者暴露于不必要治疗的有害影响[37,38]。
当存在急性并发症如脑积水[34]时,可能需要手术干预。根据Artico等人。[18],必须在单个病变的所有症状病例中建议手术选择。当病变位置可获得外科手术时,如报告的情况一样,患者均表现出临床恶化即使在接受抗结核药物近8周后,病变可能被转移,则通过开放手术提交切除切除总病变清除[5]。
作者报告了一例免疫抑制的年轻患者,在肾移植4年后可能出现肺部和淋巴结核,并接受经验性治疗,原因是巴西结核病的高患病率和胸部ct改变提示结核病。经验疗法在这种疾病高度流行的国家是实用的。
在临床症状出现之前,没有报告因急性排斥反应而加强免疫抑制治疗,也没有检测到艾滋病毒引起的额外免疫抑制。即使在接受四联治疗后,患者仍出现与脑结核瘤相适应的神经症状,经上述神经传导后疗效良好。有可能在诊断肺结核时出现了早期中枢神经系统受累,但由于肺部病变与大脑病变之间的时间较短,临床病史和体格检查未发现。在治疗过程中,病人可能发生了矛盾的颅内结核瘤扩张。
在此下载临时PDF
文章类型:病例报告
引文:Costa de Oliveira CM, Neto EB, da Conceição Araújo Filho S, Emanuele de Oliveira Souza L, Costa O Santos L, et al.(2016)巴西一家三级护理医院肾移植患者脑结核瘤病例报告及文献综述。临床病例Stu 1(2): doi http://dx.doi.org/10.16966/2471-4925.110
版权:©2016 Costa de Oliveira CM,等。这是一篇开放获取的文章,在知识共享署名许可协议的条款下发布,该协议允许在任何媒体上无限制地使用、发布和复制,前提是注明原作者和来源。
出版的历史:
所有Sc德赢娱乐国际i Forschen期刊都是开放获取的